Zur Behandlung des Mantelzell-Lymphoms (MCL) gibt es mittlerweile zahlreiche vielversprechende Therapieoptionen. Fortschritte in der Forschung und bei den Therapiemöglichkeiten haben die Aussichten für Patient:innen verbessert.
Ziel neuer Behandlungsansätze ist es, eine Remission zu erreichen. Das ist eine Phase, in der sich die Krankheit stark zurückbildet oder für einen längeren Zeitraum nicht mehr nachweisbar ist (eine sogenannte Langzeitremission).
Die Behandlung des MCL richtet sich nach speziellen medizinischen Leitlinien, die auf den neuesten wissenschaftlichen Erkenntnissen basieren. Hier sind die Hauptfaktoren, die die Behandlung beeinflussen:
- Patient:inneneigenschaften: Alter und Gesundheitszustand spielen eine wichtige Rolle bei der Wahl der Behandlung.
- Krankheitsstadium: Die Therapie hängt von der Ausbreitung und dem Fortschritt der Erkrankung ab.
- Krankheitsverlauf: Aggressive Formen erfordern oft intensivere Behandlungen, während bei indolenten Formen auch abwartende Strategien möglich sind.
- Behandlungsziele: Bei jüngeren Patient:innen wird oft eine intensive Therapie angestrebt, während bei älteren Patient:innen die Lebensqualität im Vordergrund steht.
- Neue Therapien: Neue Medikamente und Behandlungen, wie zielgerichtete Arzneimittel und Immuntherapien, werden zunehmend eingesetzt.
- Wiederkehrende Fälle: Spezielle Empfehlungen bestehen für Fälle, bei denen die Krankheit zurückkehrt.
Falls die zunächst gewählte Therapie (die Erstlinientherapie) nicht den gewünschten Erfolg bringt oder die Erkrankung erneut auftritt, besteht die Möglichkeit, sogenannte Rezidivtherapien anzuwenden.
Die folgenden Behandlungen sind beim MCL laut der aktuellen Behandlungsleitlinien möglich.1 Nicht jede der hier genannten Therapien kommt bei allen Patient:innen zum Einsatz.
Watch and Wait
Es kommt vor, dass die Erkrankung längere Zeit stabil verläuft. Wenn sich zunächst keine Symptome zeigen, sich die erkrankten Zellen nur sehr langsam vermehren und es zudem zu keinem Befall der Lymphknoten kommt oder der Prognosemarker Ki-67 unter einem Wert von 10 Prozent bleibt, spricht man von einem indolenten (langsam fortschreitenden) Verlauf.
Bei einem solchen Verlauf kann es sinnvoll sein, zunächst abzuwarten und die Erkrankung engmaschig zu überwachen (Watch and Wait). Die medikamentöse Therapie beginnt dann erst beim Fortschreiten des MCL.
Chemotherapie
Unter einer Chemotherapie versteht man den Einsatz von Wirkstoffen, die Krebszellen schädigen, zerstören oder ihre Vermehrung hemmen – sogenannte Zytostatika.
Beim MCL ist die Chemotherapie heute in den meisten Fällen nicht mehr die alleinige Behandlung. Zum Standard gehört die Kombination mit einer Immuntherapie (als sogenannte Chemoimmuntherapie).
Immuntherapie
Immuntherapien sind Behandlungen, die das Immunsystem nutzen, um Krebs zu bekämpfen. Dabei kommen unter anderem künstlich hergestellte, sogenannte monoklonale Antikörper zum Einsatz. Diese erkennen Oberflächenstrukturen auf Zellen, die sich bei einem MCL stark vermehren. Die Antikörper docken gezielt an diese Struktur an und regen so das Immunsystem an, die Lymphomzellen zu zerstören. Immuntherapien werden zusammen mit Chemotherapien als sogenannte Chemoimmuntherapie eingesetzt oder allein im Rahmen einer sogenannten Erhaltungstherapie.
Zielgerichtete Therapie
Zielgerichtete Therapien richten sich gegen verschiedene Eigenschaften von Zellen, die für das Wachstum von Krebs wichtig sind. An diesen Eigenschaften setzen sie an. Die modernen Substanzen, die beim MCL zum Einsatz kommen, blockieren unter anderem Signale, damit sich die Erkrankung nicht weiter ausbreiten kann. Diese Therapien werden daher Signalweghemmer genannt. Zielgerichtete Therapien können mit Chemoimmuntherapien kombiniert werden. Während zielgerichtete Therapien früher vor allem nach einem Rückfall verwendet wurden, werden sie heute zunehmend auch bereits in der Erstbehandlung eingesetzt.
Bruton-Tyrosinkinase-Hemmer (BTK-Hemmer)
Zu den zielgerichteten Therapien zählen die sogenannten Bruton-Tyrosinkinase-Inhibitoren (BTKIs), oder Bruton-Tyrosinkinase-Hemmer. MCL-Zellen nutzen das Protein BTK, um Signale weiterzuleiten, die ihr Wachstum und Überleben fördern. BTKIs wirken, indem sie dieses Protein blockieren. Dadurch unterbrechen sie die Signalwege, die den Krebszellen helfen, zu wachsen und sich zu vermehren. Diese zielgerichtete Wirkung macht BTKIs zu einer wirksamen Behandlungsmöglichkeit.
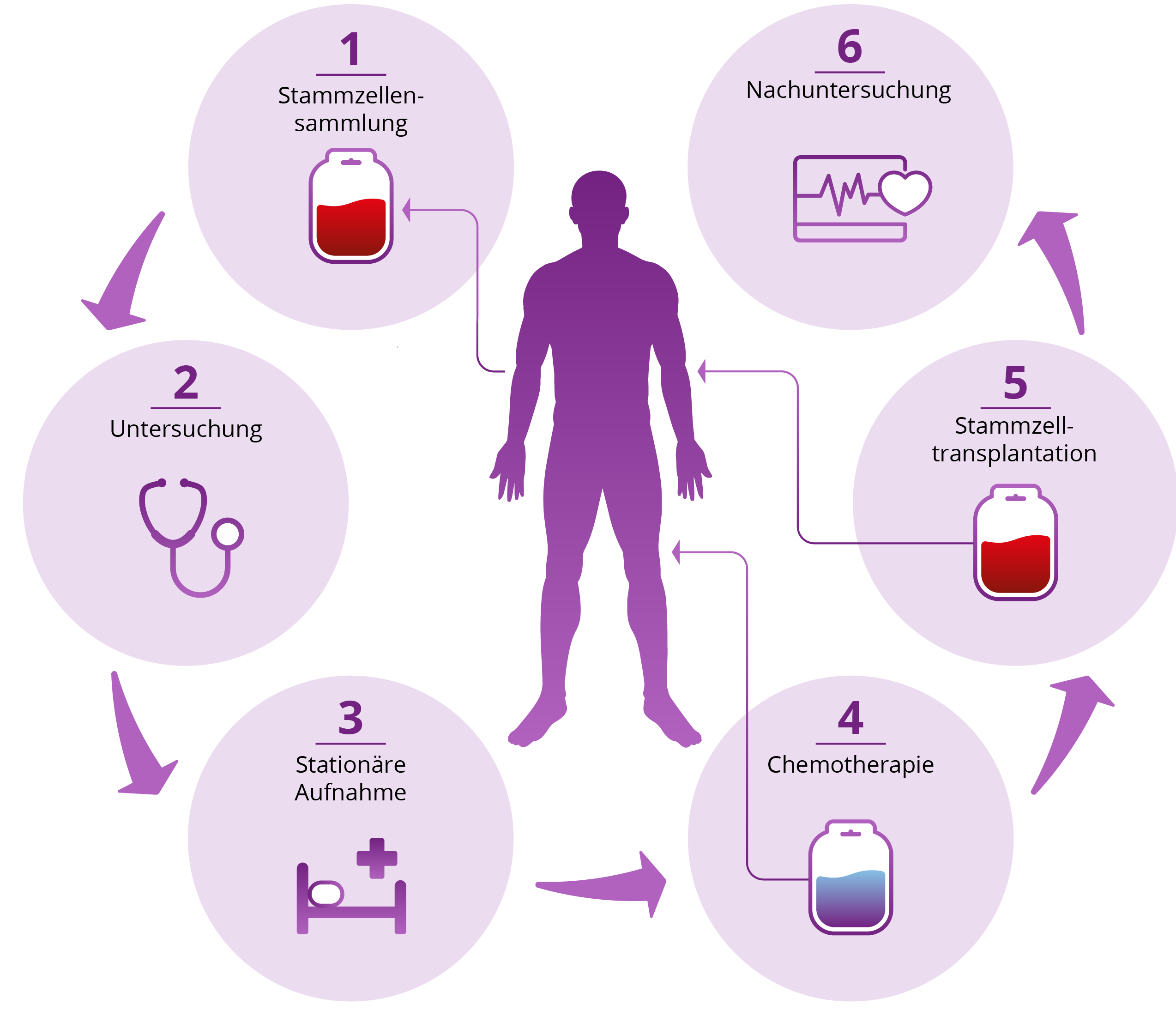
Stammzelltransplantation
Ziel einer Stammzelltransplantation (kurz SZT) ist, das Immunsystem durch gesunde eigene Blutstammzellen zu regenerieren oder durch gespendete neu aufzubauen.
Dabei werden Blutstammzellen, die zuvor den Patient:innen selbst oder Spender:innen entnommenen wurden, den Patient:innen übertragen. Diese Stammzellen können sich zu den verschiedenen Blutzellen entwickeln.
Vor der Transplantation wird das Knochenmark durch eine hochdosierte Chemotherapie (gegebenenfalls mit Strahlentherapie) weitgehend zerstört, um Platz für die neuen Stammzellen zu schaffen. Verläuft die Transplantation erfolgreich, wird das Immunsystem durch gesunde eigene Blutstammzellen regeneriert oder durch gespendete neu aufgebaut. Dieser Vorgang dauert mehrere Wochen.
Man unterscheidet zwei Formen:
- Die autologe Stammzelltransplantation (ASZT oder autoSZT): „Autolog“ bedeutet „zu demselben Individuum gehörig“. Dabei kommen die Stammzellen aus dem eigenen Körper (siehe Grafik). Wenn eine Stammzelltransplantation zur MCL-Behandlung eingesetzt wird, dann in der Regel die autologe Variante.
- Die allogene Stammzelltransplantation: Allogen heißt körperfremd. Dabei werden die Stammzellen nicht von der erkrankten Person selbst, sondern – idealerweise – von einer nah verwandten Person entnommen.
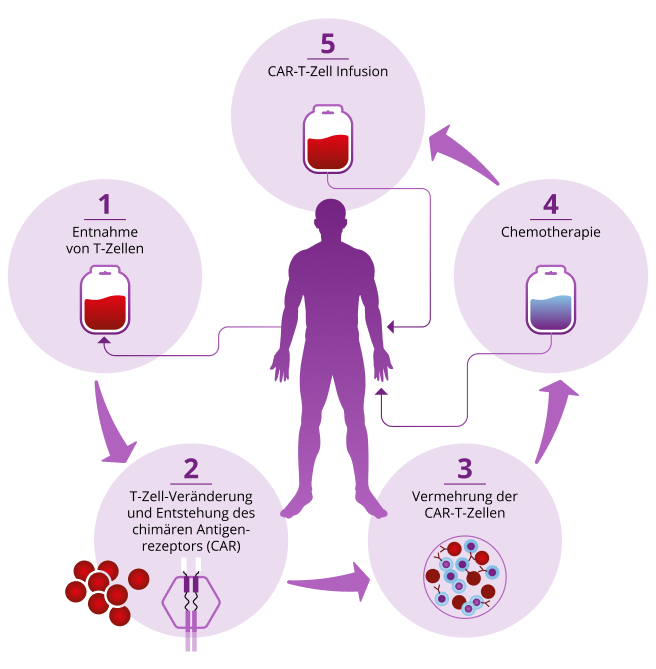
CAR-T-Zell-Therapie
Die CAR-T-Zell-Therapie ist eine Form der Immuntherapie, die auf genetisch veränderten T-Zellen beruht, die Patient:innen per Infusion erhalten. Siehe dazu die Grafik.
Die genetisch veränderten T-Zellen bilden den sogenannten chimären Antigenrezeptor (CAR) auf ihrer Zelloberfläche. Dieser Rezeptor erkennt eine spezifische Zielstruktur, die auf den MCL-Zellen vorkommt. Treffen die CAR-T-Zellen auf diese Zielstruktur, werden sie aktiviert und können die Krebszellen gezielt angreifen und zerstören.
Zur Vorbereitung ist eine Chemotherapie nötig. Sie reduziert die Zahl der weißen Blutkörperchen im Blut, wodurch die Vermehrung der CAR-T-Zellen unterstützt wird (siehe Grafik).
Die CAR-T-Zell-Therapie ist nur zugelassen für erwachsene Patient:innen mit einem erneut auftretendem oder nicht auf die bisherigen Behandlungen ansprechendem MCL, die bereits mindestens zwei Vorbehandlungen, einschließlich eines BTK-Inhibitors, erhalten haben.
Strahlentherapie
Die Strahlentherapie spielt bei der Behandlung des MCL eine eher untergeordnete Rolle.
Ein früh entdecktes MCL in den Stadien I/II kann, sofern die Lymphknoten nicht stark vergrößert sind, durch Strahlentherapie vorübergehend zurückgedrängt werden. In den Stadien III/IV ist die Bestrahlung meist nur palliativ wirksam, um Symptome zu lindern. Falls nach einer Chemo- oder Immuntherapie noch größere Mengen von Tumorzellen vorhanden sind, kann eine gezielte Strahlenbehandlung helfen, die Menge der Zellen zu verringern.
Wie wird behandelt, wenn das MCL zurückkommt?
Sollte sich die Erkrankung nach der ersten Behandlung erneut verschlechtern, spricht man von einem Rezidiv, einem Wiederauftreten der Erkrankung. Für diesen Fall, oder wenn die initiale Therapie (die sogenannte Erstlinientherapie) kein Ansprechen erreicht hat, sieht die Leitlinie die sogenannte Rezidivtherapie vor. Dazu stehen verschiedene Behandlungsoptionen zur Verfügung.
Zum Standard in der Rezidivtherapie gehören die Chemoimmuntherapie und die zielgerichteten Therapien.
Bei jüngeren, fitten Patient:innen kann auch eine Stammzelltransplantation in Frage kommen, falls noch keine stattgefunden hat. Ebenso kann die CAR-T-Zell-Therapie eine therapeutische Option sein.
Alternative oder komplementäre Methoden
Es gibt keine Nachweise, dass alternative Heilmittel oder Methoden wie etwa Homöopathie beim MCL wirksam sind.
Es gibt jedoch Möglichkeiten, ergänzend zur Therapie die Lebensqualität der Patient:innen zu steigern oder Nebenwirkungen zu vermindern, sogenannte komplementäre Methoden. Belegt ist zum Beispiel, dass Sport und Bewegung einen positiven Einfluss auf das seelische und körperliche Wohlbefinden haben. Patient:innen sollten sich einen Sport suchen, der ihnen Spaß macht, egal, ob Yoga, Tanzen oder Laufen. Wichtig ist, dass das Training den Kräften der Patient:innen angepasst ist und sie nicht überfordert.
Auch eine ausgewogene und abwechslungsreiche Ernährung kann das Wohlbefinden steigern. Ein Nutzen von sogenannten Krebsdiäten oder der zusätzlichen Einnahme von Spurenelementen oder Vitaminen ist hingegen nicht belegt.
Patient:innen sollten vor der Anwendung alternativer oder komplementärer Methoden immer mit Ihrem Arzt oder Ihrer Ärztin sprechen, da solche Verfahren die Therapie oder den Krankheitsverlauf auch negativ beeinflussen können.
Nachsorge
Nach Beendigung der Therapie finden zwei Jahre lang üblicherweise alle drei Monate Nachsorgeuntersuchungen statt. In den folgenden drei Jahren verlängert sich der Zeitraum zwischen den Untersuchungen auf sechs Monate. Im Vordergrund stehen dabei die körperliche Untersuchung und der Blick auf die Blutwerte.
Zusammenfassung
Zur Behandlung des MCL gibt es heute zahlreiche vielversprechende Therapieoptionen. Fortschritte in der medizinischen Forschung und bei den Behandlungsmöglichkeiten haben die Aussichten für Patient:innen verbessert. Ziel neuer Behandlungsansätze ist es, eine Remission zu erreichen. Das ist eine Phase, in der sich die Krankheit stark zurückbildet oder für einen längeren Zeitraum nicht mehr nachweisbar ist (eine sogenannte Langzeitremission).
Referenzen
- Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie (DGHO). Leitlinienprogramm Onkologie. Mantelzell-Lymphom (MCL) – Onkopedia-Leitlinie (letzter Aufruf: 02.05.2025). Zu finden unter: https://www.onkopedia.com/de/onkopedia/guidelines/mantelzell-lymphom/@@guideline/html/index.html

Anlaufstellen und Selbsthilfeorganisationen
Das Mantelzell-Lymphom (MCL) stellt die Betroffenen vor vielfältige Herausforderungen. Doch damit müssen Sie nicht allein fertigwerden. Anlaufstellen finden Sie hier:

Diagnose MCL – und jetzt?
Das MCL ist eine seltene Form des Non-Hodgkin-Lymphoms, einer Art von Blutkrebs, die das Lymphsystem betrifft. Hier erfahren Sie mehr über das Krankheitsbild, die Diagnose und die Symptome.